África dice adiós al ébola, pero mantiene la alerta
Los expertos reclaman más investigación y un sistema de respuesta mundial más ágil

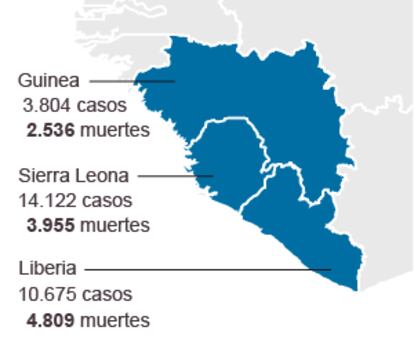
Se acabó. La peor epidemia de ébola que el mundo ha conocido y que provocó 28.637 contagios y 11.315 muertos llega oficialmente a su fin este jueves, justo 42 días después de que el último paciente fuera dado de alta en Monrovia, la capital de Liberia. Han pasado más de dos años desde que aparecieron, en diciembre de 2013, los primeros casos de un brote que se extendió con ferocidad por Guinea, Liberia y Sierra Leona, llegó hasta Malí, Nigeria y Senegal e incluso saltó fuera del continente con casos puntuales en Estados Unidos y España. El mayor pico se vivió en el verano de 2014 y durante el año pasado se fue extinguiendo lentamente.
La epidemia, muy mal gestionada en los primeros meses, deja tras de sí en los países afectados sistemas sanitarios debilitados, que sufren una pérdida de confianza por parte de la población y que están obligados a mantener activa la alerta ante la sorprendente capacidad del virus para resistir hasta seis meses en el organismo de algunos supervivientes, así como un gran impacto psicológico en la población que no pudo despedir a sus familiares. Al mismo tiempo, en la comunidad internacional se ha extendido una sensación de enorme fracaso en la respuesta y la necesidad de aprender algunas lecciones, como la importancia de primar la investigación en patógenos hasta ahora considerados no prioritarios, para que algo así no vuelva a ocurrir.
Luis Encinas, responsable de Operaciones de Médicos sin Fronteras en África Occidental que estuvo trabajando en los tres países más afectados, lo tiene claro. “Este brote ha sido descrito con frecuencia como una tormenta perfecta, una epidemia que atravesaba fronteras en países con sistemas públicos de salud débiles y diferentes, que nunca habían experimentado el Ébola con anterioridad. Sin embargo, esta es una explicación demasiado conveniente. Para que alcanzara las dimensiones que adquirió y se descontrolara de tal manera, muchos mecanismos e instituciones tuvieron que fallar. Y lo hicieron con consecuencias trágicas y evitables”, asegura.
En el objetivo de las críticas, el primer organismo es la Organización Mundial de la Salud (OMS), a la que se acusa de lentitud en la respuesta y falta de liderazgo, algo que ha asumido la propia agencia. “No obstante sería un error atribuir toda la responsabilidad a la OMS”, añade Encinas, “nadie estaba preparado para la propagación y la magnitud de pesadilla de esta epidemia, que demostró ser un hecho excepcional que sacó a la luz cuán ineficientes y lentos son los sistemas de salud y de ayuda humanitaria en la respuesta a emergencias”.
Respuesta lenta
La declaración de emergencia de salud pública internacional no llegó hasta agosto de 2014, cuatro meses y medio después de que se conociera que era ébola, y la ayuda internacional no se concretó hasta el otoño. “Tres países (Estados Unidos, Reino Unido y Alemania) asumieron más del 60% de los recursos destinados a la lucha contra el ébola, España quedó en el puesto 23 de la lista de donantes. El mundo está hoy más interconectado que nunca, en plena globalización, y los líderes mundiales no pueden dar la espalda a las crisis de salud con la esperanza de que sus países permanecerán confinados en su seguridad frente a los estados sin recursos que quedan lejos. Levantar un muro, aislarse, desarrollar las cuarentenas aún más punitivas no resuelven los problemas. Al contrario, exacerban la indignación”, añade Encinas.
En palabras de la viróloga española Dolores Fernández, que trabaja para el Instituto Pasteur de Dakar y estuvo con la OMS en Sierra Leona y Liberia durante el brote, “para hacer frente a una pandemia inesperada, lo normal no es suficiente”. A su juicio, los próximos meses son críticos porque el virus ha mostrado una gran capacidad, desconocida hasta ahora por los científicos, para resistir en el organismo de los supervivientes. De hecho, la última persona fallecida el pasado 23 de noviembre a causa de esta enfermedad, el adolescente liberiano Nathan Gbothoe, se contagió por contacto con un paciente sanado. “Hay que reforzar sus sistemas sanitarios y establecer sistemas nacionales de vigilancia epidemiológica llamados de alerta temprana”.
Sin embargo, Fernández destaca otro aspecto clave. “La epidemia nos pilló por sorpresa, sin tratamientos ni vacunas, y con un conocimiento del virus muy limitado. El ébola era una enfermedad que raramente ocasionaba brotes y sólo en países pobres, por lo que el sector privado tenía poco incentivo comercial en invertir en investigación. Se ha demostrado que es esencial impulsar la investigación para hacer frente a los patógenos con potencial epidémico, no sólo cuando aparecen, sino antes de que lo hagan. La mayoría tienen su origen en animales y nuestro trabajo como científicos consiste en vigilar, identificarlos y entender cómo dan el salto al ser humano. Pero creo que debería fomentarse esta labor en los países donde emergen estas enfermedades, no en laboratorios europeos o americanos”. La buena noticia es que la epidemia ha permitido probar tratamientos y una vacuna que han demostrado alta eficacia. La mala es que esto debe mantenerse en el tiempo, como explica Fernández.
Para la antropóloga madrileña Almudena Marí, que trabaja para el Instituto de Medicina y Salud Internacional Charité de la Universidad de Berlín y estuvo en los tres países, los sistemas de salud de Guinea, Liberia y Sierra Leona han recibido mucho apoyo económico, técnico y humano durante la epidemia, desde salarios hasta ordenadores, pasando por coches, formación o una legión de voluntarios, “pero ahora el desafío es que esto se mantenga y que los sistemas de alerta funcionen”. Si hay algo en lo que el Ébola ha impactado es en la vida cotidiana de la gente. “Su deseo es restaurar la normalidad y mirar al futuro. Muchas prácticas que se instauraron durante la epidemia, como lavarse las manos, han desaparecido incluso antes de que acabara. Pero para personal médico, enterradores y supervivientes el efecto será mayor”, añade.
Y es que el impacto psicológico es enorme. Airam Vadillo, psicólogo grancanario de Médicos del Mundo que trabajó en Sierra Leona durante la epidemia, pone el acento en que muchos familiares de personas fallecidas no pudieron participar en los entierros y han vivido “un duelo no cerrado, es decir, la falta de un último adiós hacia el familiar que se va sin avisar y no se le despide como se merece, según sus costumbres y creencias espirituales”. Para tratar de hacerle frente, Médicos del Mundo está promoviendo ceremonias fúnebres comunitarias. Otro problema es el del nuevo mapa social que emerge tras la epidemia. “Hay muchos huérfanos y nuevas cargas familiares. Afortunadamente el estigma que sufrieron los pacientes ya sanados y que fue muy intenso al principio ha ido desapareciendo. Las comunidades actúan como nuevos núcleos familiares que arropan a los supervivientes”.
España: 56 sospechosos, un caso
El brote de ébola de África saltó, por primera vez, fuera del continente. Fue un viaje programado. Numerosos países (España, Francia, Alemania, Noruega, Reino Unido, Italia, Estados Unidos) repatriaron a cooperantes enfermos. Y, pese a todas las prevenciones, hubo contagios en varios de ellos: España, Reino Unido y Estados Unidos. En todos la pauta fue similar: un cuidador de los enfermos se infectó. En España (el caso de la auxiliar de enfermería Teresa Romero) y Reino Unido la cadena de transmisión acabó ahí. En EE UU hubo tres casos secundarios.
Teresa Romero fue la única enferma de ébola en España, pero el protocolo del Ministerio de Sanidad llevó a estudiar otros 55 casos. se trataba de personas con síntomas que podrían indicar ébola (pero también muchas otras infecciones) recién llegadas de África. La mayoría fueron casos de malaria, aunque hubo también faringitis y otras enfermedades.
También se controlaron 120 vuelos y 1.159 buques, con siete activaciones del protocolo de Sanidad Exterior ante sospecha de ébola (cinco asociadas a vuelos y dos a buques). Además, se han controlado 87 paquetes personales, de los que se han rechazado siete, ha indicado el Ministerio de Sanidad.
España también organizó el envío de 200 voluntarios a los países afectados.
Sobre la firma









































































